Виды влагалищных инфекций
В зависимости от вида возбудителя того или иного заболевания можно выделить:
- Грибковую инфекцию
- Бактериальную инфекцию (например, стрептококковую)
- Вирусную инфекцию (например, связанную с вирусом простого герпеса)
- Специфические инфекции, передаваемые половым путем (ИППП) (хламидиоз, трихомониаз и др.)
Наиболее распространенными вульвовагинальными инфекциями (ВВИ) на сегодняшний день являются:
- Вульвовагинальный кандидоз («молочница»)
- Бактериальный вагиноз
- Аэробный вагинит
- Трихомониаз, а также хламидийный вульвовагинит (относятся к ИППП)2
Отдельно следует отметить, что на сегодняшний день всё чаще вульвовагинальные инфекции рассматриваются как полиэтиологический процесс (вызванный сразу несколькими возбудителями). То есть в структуре гинекологической патологии наибольшее значение приобретают так называемые смешанные инфекции3.
Любые вульвовагинальные инфекции связаны с риском развития осложнений при беременности и возможными негативными отдаленными последствиями для женского здоровья (бесплодие, хроническое воспаление). Симптомы этих заболеваний зачастую приносят дискомфорт и в повседневной жизни женщины4,5.
Здоровый микробиом влагалища
Влагалище женщины устроено таким образом, что оно защищает половую сферу от проникновения и размножения инфекционных агентов. Во влагалище в большом количестве находятся «полезные» лактобактерии, которые благодаря своей жизнедеятельности поддерживают кислую среду, непригодную для жизни «неполезной» флоры.
Кроме того, «полезные» лактобактерии конкурируют непосредственно с болезнетворными микроорганизмами и вытесняют их в результате этой борьбы. Выделения из влагалища, которые обязательно присутствуют в норме у каждой женщины, очищают его, способствуют выведению случайно попавших микробов.
В результате снижения количества «полезной» флоры при стрессах, хронических заболеваниях, гормональных перестройках возрастает риск заражения инфекционными агентами или активизации условно-патогенной флоры, которая в небольшом количестве присутствует во влагалище.

При нарушении естественного баланса микрофлоры влагалища или проникновения агрессивного микроба (например, при инфекциях, передаваемых половым путём) защитные механизмы не справляются, и возникают симптомы инфекционного заболевания6.
Факторы риска вульвовагинальных инфекций
Риск возникновения вульвовагинальной инфекции возрастает при:
- несоблюдении правил личной гигиены
- обострении хронических заболеваний и при других неблагоприятных условиях для организма7
- раннем начале половой жизни
- частой смене половых партнеров
Бактериальный вагиноз
Бактериальный вагиноз является инфекционным невоспалительным заболеванием. Он может возникать спонтанно, как нарушение нормальной микрофлоры влагалища. Именно бактериальный вагиноз является самой частой причиной появления неприятных выделений у женщин7.
Бактериальный вагиноз характеризуется резким снижением числа «полезных» лактобактерий и размножением условно-патогенных микроорганизмов (Gardnerella vaginalis и других).
Бактериальный вагиноз проявляет себя следующими признаками:
- серовато-белые выделения из влагалища с неприятным «рыбным» запахом
- дискомфортные ощущения в интимной зоне и иногда внизу живота
- иногда выделения из влагалища сопровождаются зудом, раздражением наружных половых органов и болью при мочеиспускании
- при лабораторном исследовании мазков из влагалища результаты показывают отсутствие или незначительное количество лактобактерий, условно-патогенная флора в большом количестве7,9
Вульвовагинальный кандидоз (ВВК)
Второе место по частоте после бактериального вагиноза среди вульвовагинальных инфекций занимает кандидоз. Вульвовагинальный кандидоз возникает в результате поражения слизистой влагалища и кожи наружных половых органов грибами рода Candida. Чаще всего заболевание возникает при снижении общего и местного иммунитета (во влагалище), обострении хронических заболеваний, часто возникает у женщин с сахарным диабетом и во время беременности. При этом вульвовагинальный кандидоз редко бывает связан с нарушением микрофлоры влагалища и уменьшением количества лактобактерий10,11.
Симптомы вульвовагинального кандидоза:
- визуально при осмотре отмечается покраснение, отёк слизистой влагалища и кожи наружных половых органов, белый налёт на слизистой влагалища
- при лабораторном исследовании мазков из влагалища отмечается усиленный рост грибов рода Candida, спор и мицелий грибов

Неспецифический вульвовагинит (НВ)
Неспецифический вульвовагинит – это инфекционно-воспалительный процесс, который связан с избыточным размножением условно-патогенной флоры. Последняя в норме присутствует во влагалище в малом количестве, однако при определённых условиях (снижение иммунитета, стресс, переохлаждение) может вести себя агрессивно, поражать слизистую оболочку и кожу вульвы, вызывая симптомы заболевания12.
Характерными признаками неспецифического вульвовагинита являются:
- различные дискомфортные ощущения в области половых органов (болезненность, зуд, жжение)
- аномальные выделения из влагалища (как правило, обильные, с неприятным запахом, могут быть желтоватого или зеленоватого цвета, густой или пенистой консистенции)
- боли при половом контакте
- контактные кровотечения (незначительные по объему кровянистые выделения во время полового акта)
- боль при мочеиспускании
- при визуальном осмотре отмечается покраснение, отек слизистой влагалища, могут быть изъязвления слизистой оболочки
- при лабораторном исследовании в мазках из влагалища определяются незначительное снижение количества «полезной» флоры, высокое количество условно-патогенной флоры (более 105 КОЕ/мл), а также признаки воспаления (повышенное количество лейкоцитов)1,12.
Смешанные инфекции
В последние годы растет тенденция по распространению так называемых смешанных инфекций, когда при лабораторном анализе в мазках из влагалища обнаруживаются сразу несколько «виновников» заболевания (например, повышенное количество Gardnerella vaginalis и грибов рода Candida или, например, большое количество грибов и аэробных микробов).
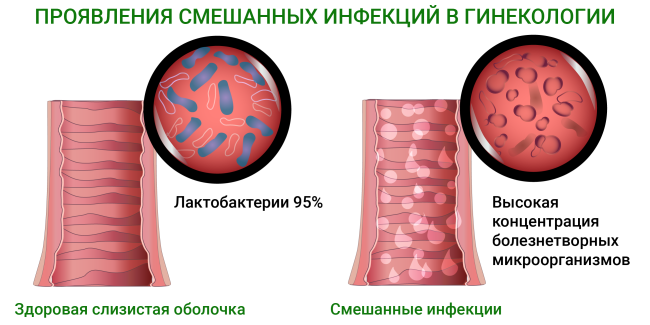
При этом клиническая картина (симптомы заболевания) может быть «смазанной», нечеткой, а гинекологу трудно определиться с предварительным диагнозом. В таком случае для диагностики заболевания используют лабораторные исследования и тесты, которые способны выявить всех известных возбудителей смешанных инфекций3,13.
Лечение вульвовагинальных инфекций
Проблемы, связанные с лечением вульвовагинальных инфекций и пути их решения
Высокая частота смешанных инфекций. В связи с этим наиболее востребованными считают препараты с широким спектром действия на известных возбудителей вульвовагинальных инфекций.
Гибель «полезных» лактобактерий во время лечения. При выборе препарата для лечения вульвовагинальных инфекций предпочтение отдают средствам, способным сохранить «полезные» лактобактерии.
Высокая частота развития резистентности (устойчивости) к лечению. Важно лечить вульвовагинальные инфекции препаратами, которые не вызывают привыкание и к которым не возникает резистентности возбудителей заболеваний1,3,7,12.
Лечение специфических инфекций (ИППП)
Лечением инфекций, передаваемых половым путём, занимается акушер-гинеколог после точной постановки диагноза. Лечение требуется обоим партнерам под строгим контролем врача. Как правило, используются антибактериальные препараты, к которым чувствителен определенный возбудитель. Длительность терапии определяется индивидуально7.
Лечение неспецифических инфекций вульвы и влагалища, в том числе смешанной этиологии
Для лечения вульвовагинальных инфекций неспецифической этиологии (вульвовагинального кандидоза, неспецифических вагинитов и смешанных инфекций) используются различные препараты. Одним из них является Бетадин®, выпускаемый в виде вагинальных суппозиториев.
Бетадин® свечи в лечении вульвовагинальных инфекций
Бетадин® свечи на сегодняшний день отвечают основным требованиям, которые предъявляются к препаратам с широким спектром действия для лечения вульвовагинальных инфекций14.
В составе данного препарата содержится 200 мг повидон-йода. Это вещество, которое является резервуаром и стабилизатором для активного компонента – йода, благодаря чему имеет постоянный и максимальный эффект при его применении. Йод высвобождается из суппозитория и воздействует на широкий круг микроорганизмов, в том числе грибы рода Candida, Gardnerella vaginalis, Streptococcus spp., Staphylococcus spp., и других возбудителей вульвовагинальных инфекций.
Противопоказаниями к назначению Бетадина являются беременность, период грудного вскармливания и нарушение функции щитовидной железы15.
Схемы лечения препаратом Бетадин® в форме свечей могут быть разные. Это зависит от конкретного диагноза, длительности заболевания, наличия или отсутствия осложнения.
Пример лечения неспецифической вульвовагинальной инфекции:
При остром вагините свечи Бетадин® (200мг) вводятся глубоко во влагалище по 1 свече на ночь в течение 7 дней. В случае необходимости лечение можно продлить ещё на 7 дней.
При наличии устойчивых инфекций 1 свеча Бетадин® (200мг) вводится во влагалище 2 раза в сутки более продолжительное время.
Особенности применения свечей
- После введения свечи всегда необходимо оставаться в лежачем положении хотя бы 15 минут, чтобы свеча успела раствориться.
- По истечении этого времени некоторая часть вещества может вытечь. Это нормально и не сильно влияет на эффект от препарата.
- По необходимости уберите вытекшие излишки салфеткой или смойте теплой водой. Рекомендуется на протяжении всего курса лечения использовать гигиенические прокладки.

Ответы на вопросы
Нужно ли сдавать повторно мазок из влагалища после лечения и через какое время?
После проведенного курса лечения рекомендуется повторно посетить гинеколога и сдать мазок из влагалища для лабораторного исследования. После окончания лечения это рекомендуется сделать не ранее, чем через 5 дней (при отсутствии менструации).
Увеличивается ли длительность лечения при смешанных инфекциях влагалища?
Длительность лечения зависит сразу от нескольких факторов: первый ли это эпизод инфекции, его продолжительность, выраженность симптомов, есть ли или нет признаки осложнений.
Аверкова Виктория Геннадьевна

Список литературы
- Mashburn J. Vaginal infections update. J Midwifery Womens Health. 2012 Nov-Dec;57(6):629-634. doi: 10.1111/j.1542-2011.2012.00246.x. Epub 2012 Oct 24. PMID: 23094602.
- Reid G, Bruce AW. Urogenital infections in women: can probiotics help? Postgrad Med J. 2003 Aug;79(934):428-32. doi: 10.1136/pmj.79.934.428. PMID: 12954951; PMCID: PMC1742800.
- Боровиков И.О., Куценко И.И., Рубинина Э.Р. Опыт клинического менеджмента смешанных инфекций урогенитального тракта у женщин. РМЖ. Мать и дитя. 2018;1:26–32. DOI: 10.32364/2618-8430-2018-1-1-26-32. Ravel J., Gajer P., Abdo Z., Schneider G. Vaginal microbiome of reproductive-age women. Proc Natl Acad Sci USA. 2011;108(1):4680–4687. DOI: 10.1073/pnas.1002611107.
- Воронова О.А. Внедрение инновационных технологий на этапе реабилитации больных с вагинальной патологией и инфекциями, передаваемыми половым путем. Тезисы II Всероссийского конгресса дерматовенерологов. СПб., 2007.
- Радзинский В.Е., Кипяткова Н.Г., Мухтарова А.В. Биоценозы гениталий при угрожающем невынашивании и преждевременных родах. Вестник Российского университета дружбы народов. Серия: Медицина. 2009
- Buchta V. Vaginal microbiome. Ceska Gynekol. 2018 Winter;83(5):371-379. English. PMID: 30848142.
- Савельева Г.М., Сухих Г.Т., Серова В.Н. и др. Гинекология. Национальное руководство. 2-е изд. М.: ГЭОТАР-Медиа, 2017.
- Eggers M. Infectious Disease Management and Control with Povidone Iodine. Infect Dis Ther. 2019 Dec;8(4):581-593. doi: 10.1007/s40121-019-00260-x. Epub 2019 Aug 14. Erratum in: Infect Dis Ther. 2019 Aug 22;: PMID: 31414403; PMCID: PMC6856232.
- Romero Herrero D, Andreu Domingo A. Vaginosis bacteriana. Bacterial vaginosis. Enferm Infecc Microbiol Clin. 2016 Jul;34 Suppl 3:14-8. Spanish. doi: 10.1016/S0213-005X(16)30214-2. PMID: 27474242.
- Mtibaa L., Fakhfakh N., Kallel A., Belhadj S., Belhaj Salah N., Bada N., Kallel K. Vulvovaginal candidiasis: Etiology, symptomatology and risk factors. J Mycol Med. 2017 Jun;27(2):153-158. doi: 10.1016/j.mycmed.2017.01.003. Epub 2017 Mar 15. PMID: 28314677.
- Федеральные клинические рекомендации по ведению больных урогенитальным кандидозом. РОАГ. Москва, 2020 год.
- Перламутров Ю.Н., Чернова Н.И. Возможности повышения эффективности терапии неспецифического вагинита и цервицита. Лечащий врач. 2014. № 12. С. 79–82.
- Бебнева Т.Н., Добрецова Т.А. Смешанные вагинальные инфекции: новая идеология. Неспецифические вагинальные инфекции в практике акушера-гинеколога. Информационный бюллетень. Под ред. В.Е. Радзинского, А.М. Савичевой. М.: StatusPraesens; 2016.
- Богомазова И.М., Белоусова В.С., Максимов М.Л. Эффективность использования препарата Бетадин® при бактериальном вагинозе. РМЖ, 2014 год.
- Инструкция по медицинскому применению Бетадин суппозитории. РН: П№015282/01.